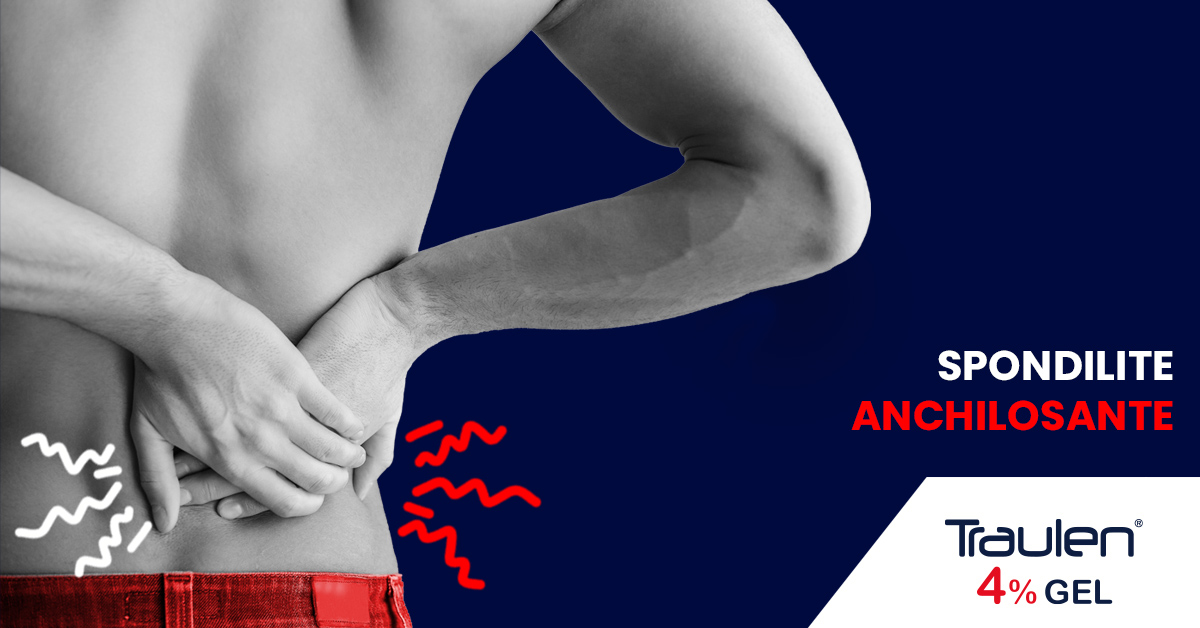
SPONDILITE
ANCHILOSANTE
SPONDILITE ANCHILOSANTE
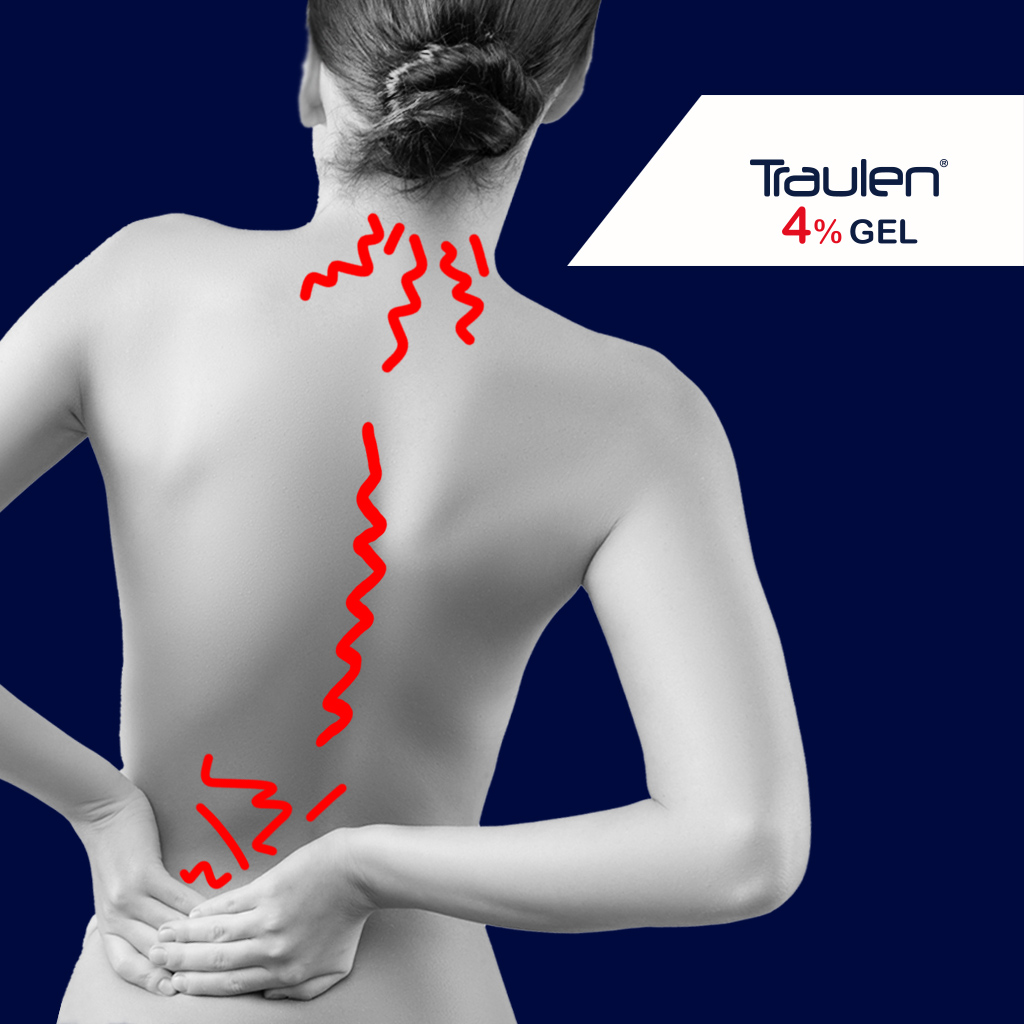
La spondilite anchilosante, o spondiloartrite anchilosante, così come l’artrite reumatoide è una patologia sistemica cronica di tipo infiammatorio. Colpisce prevalentemente il rachide, ovvero la struttura principale della colonna vertebrale, nell’area lombare, cervicale e dorsale, ma può colpire anche le piccole articolazioni, come le mani.
La sua caratteristica principale è quella di portare alla fibrosi e alla anchilosi delle articolazioni interessate, da cui l’attributo anchilosante.
1. Che cos’è la spondilite anchilosante
Sebbene l’eziologia della spondilite anchilosante non sia nota, gli studiosi sono portati a pensare che vi sia una predisposizione maggiore negli individui dell’etnia europeo caucasica, con prevalenza geografica nei paesi scandinavi e nell’America del Nord. Al contrario, nella popolazione asiatica e africana è una patologia piuttosto rara.
Inoltre, a differenza dalle altre patologie sistemiche, come l’artrite reumatoide, si presenta molto più frequentemente tra gli uomini rispetto che tra le donne, con un rapporto di 2-3:1.
Per quanto non siano ancora accertate le cause che provocano questa patologia, si può osservare una spiccata tendenza alla famigliarità. Si calcola che la probabilità di ammalarsi di spondilite sia 10-20 volte superiore tra coloro che hanno parenti di primo grado affetti da questa malattia rispetto alla popolazione generale [1].
Inoltre, sembrerebbe che esistano dei fattori predisponenti da un punto di vista ambientale, in particolare batteri come la Klesbiella pneumoniae [2].
Per quanto riguarda, invece, le modalità dell’insorgenza, generalmente colpisce pazienti nella terza decade di vita e si presenta con un dolore nell’area lombare della colonna vertebrale, con irradiamento verso la coscia e non oltre il ginocchio.
Gli effetti di questa malattia infiammatoria possono essere particolarmente invalidanti, in quanto riduce sensibilmente la mobilità della colonna vertebrale o delle articolazioni periferiche colpite.
Nelle forme più aggressive provoca la formazione di una struttura unica che rende impossibili alcuni movimenti come la flessione della schiena o persino girare la testa.
2. Spondilite anchilosante: tipologie, cause e fattori di richio
Tipologie di spondilite anchilosante
A seconda dell’area di coinvolgimento e della presenza di sacroleite, ovvero di infiammazione delle articolazioni sacro iliache, vengono classificate tre tipologie di spondilite:
• Spondilite anchilosante assiale
Si verifica quando colpisce prevalentemente la parte assiale della colonna vertebrale, ovvero la struttura portante, e le articolazioni sacro iliache.
• Spondilite anchilosante non radiografica
È una forma simile alla spondilite anchilosante assiale ma non presenta segni di sacroileite. Può essere una forma precoce della malattia e, in seguito, evolversi in spondilite anchilosante assiale.
• Spondilite anchilosante periferica
si tratta di una forma di spondilite anchilosante che colpisce prevalentemente le articolazioni periferiche anziché la colonna vertebrale.
Le cause della spondilite e fattori di rischio
Le cause della spondilite anchilosante, così come avviene per molte patologie sistemiche come l’artrite reumatoide, non sono note.
La componente genetica è senza dubbio importante, tanto che è stato identificato il gene HLA-B27 che sembra essere quello responsabile dell’insorgenza della malattia.
Tuttavia, vi sono dei fattori non di tipo genetico, che possono influire sulla probabilità del presentarsi della malattia. In particolare:
- Prevalenza dei casi tra persone di sesso maschile;
- Insorgenza in giovane età, generalmente tra i 20 e i 40 anni;
- Essere affetti da psoriasi o avere parenti di primo grado affetti da psoriasi;
- Essere affetti da malattie infiammatorie croniche intestinali come il morbo di Crohn.
3. I sintomi della spondilite anchilosante
La spondilite compare con un dolore localizzato nell’area lombare, tanto che spesso viene genericamente definito come lombalgia .
Una diagnosi precoce permette di distinguerlo dal mal di schiena dovuto a disturbi di tipo traumatico o meccanico.
- Il dolore alla schiena è il sintomo principale e si presenta in modo acuto e persistente. Talvolta esso peggiora nelle ore di riposo notturno e al mattino lascia una sensazione di rigidità articolare. Proprio il peggioramento che si verifica durante il riposo rappresenta una indicazione clinica per distinguerlo dal mal di schiena meccanico che, al contrario, con il riposo migliora.
- Il dolore può presentarsi anche in prossimità di altre articolazioni, in particolare quelle dell’area sacroiliaca, ovvero tra l’osso sacro e il bacino.
Poiché si tratta di una malattia di tipo sistemico, a seconda della gravità della patologia, possono presentarsi anche altri disturbi come
- l’uveite, che è una infiammazione dell’uvea, la membrana che si trova nell’occhio tra la cornea e la sclera;
- difficoltà respiratorie che possono essere legate al fatto che la patologia coinvolge anche le ossa toracica;
- infiammazioni cardiache che possono coinvolgere la valvola aortica.
4. Spondilite: come si cura
Quando compare un dolore persistente che interessa la colonna vertebrale e l’area del bacino, è sempre consigliabile rivolgersi al medico curante o allo specialista affinché possa essere fatta una diagnosi precisa e indicati i trattamenti più efficaci.
Come diagnosticare la spondilite anchilosante
La spondilite è una malattia che può degenerare e presentarsi in forma cronica, pertanto è importante una diagnosi precoce.
Non sempre è facile distinguerla da altri disturbi come la lombalgia e, in seguito alla visita obiettiva e all’anamnesi, il medico potrebbe suggerire esami più approfonditi.
Durante la visita medica, lo specialista può eseguire alcuni test di mobilità della colonna, i cui esiti possono far sospettare la presenza della malattia.
Gli esami ematici possono dare ulteriori indicazioni per quanto riguarda la negatività del fattore reumatoide, così come avviene per altre patologie reumatiche come l’artrite reumatoide.
Le radiografie possono essere utilizzate per osservare la presenza di alterazioni a livello della colonna spinale, soprattutto se la patologia è in fase avanzata e ha prodotto deformazioni evidenti. La risonanza magnetica, invece, è utile per una diagnosi più precoce, in quanto può evidenziare stadi infiammatori sia alla colonna sia alle articolazioni periferiche.
I trattamenti per la spondilite anchilosante
Attualmente non esistono dei trattamenti che permettano di curare definitivamente la spondilite anchilosante. Tuttavia, si possono utilizzare delle terapie che hanno la funzione di ridurre il dolore e l’infiammazione:
- Applicazione di antinfiammatori non steroidei (FANS) ad azione locale, per controllare le fasi iniziali, per ridurre il dolore e contrastare l’infiammazione.
- Terapia con corticosteroidi utilizzati per via infiltrativa, in particolare in caso di entesiti e artriti alle aree periferiche.
- Recentemente sono stati introdotti farmaci biotecnologici utilizzati per il controllo dei sintomi sia a livello centrale sia a livello periferico e per controllare l’evoluzione della malattia, rallentandone lo sviluppo.
- Fisioterapia e ginnastica riabilitativa possono essere utili per ridurre il dolore e per recuperare la capacità motoria.
Si ricorda che le informazioni riportate sono a solo titolo consultativo e non si sostituiscono ad una diagnosi medica. In caso di sintomi consultare sempre il proprio medico o uno specialista.
[1] https://www.msdmanuals.com/it-it/professionale/disturbi-del-tessuto-muscoloscheletrico-e-connettivo/patologie-articolari/spondilite-anchilosante
[2] Renato Rizzi, Dizionario ragionato di reumatologia. Con elemento di Clinica, Semeiotica, Terapia, Nuova Editrice Scientifica e Medica, p. 632













